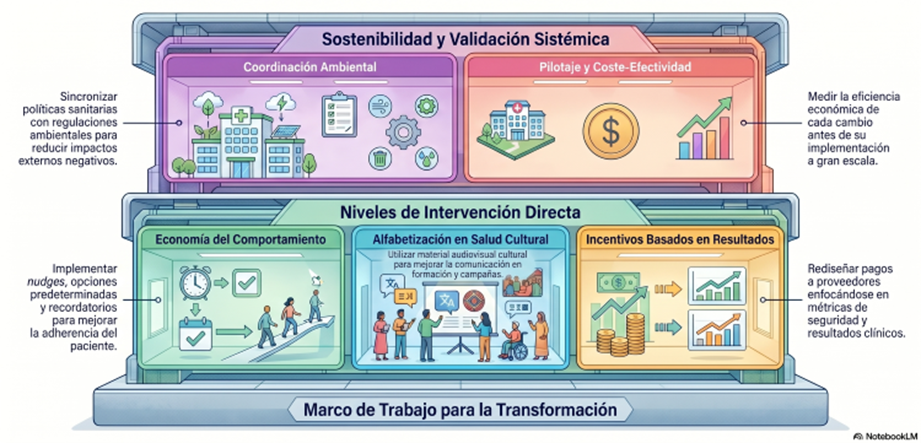
El 17 de abril de 2026, el Poder Ejecutivo Nacional envió al Senado un proyecto de ley para modificar la Ley Nacional de Salud Mental N° 26.657. El texto, firmado por el presidente Milei y los ministros de Salud y Justicia, propone cambios que van mucho más allá de ajustes técnicos. Toca el corazón del modelo de atención que la Argentina construyó durante las últimas dos décadas.
Para entender qué está en juego, hay que partir de una pregunta simple: ¿Qué tipo de sistema queremos cuando alguien atraviesa una crisis de salud mental?
Una ley que fue una revolución
La Ley 26.657, sancionada en 2010, fue en su momento una de las más avanzadas de América Latina. Su principio rector era claro: la internación psiquiátrica debía ser el último recurso, no el primero. El hospital psiquiátrico debía ir desapareciendo, reemplazado por dispositivos comunitarios: casas de medio camino, centros de día, equipos de salud mental en hospitales generales. El saber no le pertenecía en exclusiva al psiquiatra: psicólogos, trabajadores sociales, enfermeros y terapistas ocupacionales formaban equipos interdisciplinarios sin jerarquías formales entre disciplinas.
El modelo tenía nombre: salud mental comunitaria. Y tenía detrás décadas de evidencia internacional que mostraba mejores resultados clínicos, mayor autonomía para las personas y —dato que no es menor— menores costos para el sistema.
¿Qué cambia con el proyecto?
Los cambios son varios, pero tres merecen atención especial.
- El psiquiatra como figura obligatoria. El proyecto establece que en todo equipo de salud mental debe haber al menos un médico psiquiatra. Suena razonable. El problema es lo que implica operativamente: en la Argentina hay aproximadamente 5.000 psiquiatras, concentrados en el Área Metropolitana de Buenos Aires y en algunas capitales provinciales. Exigir su presencia como condición de validez de cualquier evaluación o internación genera un cuello de botella inmediato en zonas rurales, periféricas y en provincias con escasa oferta especializada. En la práctica, muchos servicios sencillamente no podrán cumplir el requisito —y quedarán en una zona gris legal.
- El criterio para internar involuntariamente se amplía. La ley vigente exige que exista un «riesgo cierto e inminente» para habilitar una internación sin consentimiento. El proyecto lo reemplaza por «situación de riesgo grave de daño para la vida o la integridad física». La diferencia no es solo de palabras. El nuevo criterio incorpora la evolución previa del paciente, los antecedentes de ideación o conducta dañosa, y la previsión de lo que podría ocurrir si no se interna. En otras palabras: se puede internar a alguien no solo por lo que está haciendo ahora, sino también por lo que podría hacer en el futuro. Eso ensancha considerablemente la puerta de entrada a la internación involuntaria.
- El fin del mandato de desmanicomialización. Los artículos 42 y 43 de la ley vigente establecían que los hospitales psiquiátricos monovalentes debían cerrarse progresivamente. El proyecto los deroga. Al mismo tiempo, habilita que las internaciones se realicen en «hospitales especializados en psiquiatría», algo que la ley de 2010 expresamente buscaba evitar. El camino de vuelta al manicomio queda legalmente despejado.
El problema federal
Hay una dimensión del debate que no puede ignorarse: la forma en que se construyó —o más bien, no se construyó— este proyecto.
En el marco del Tercer Encuentro Federal de Salud Mental, realizado días antes del envío al Congreso, representantes de dieciocho provincias rechazaron la reforma. El reclamo central no fue solo de contenido, sino de proceso. Las provincias son quienes sostienen en la práctica el sistema —con sus hospitales, sus equipos, sus presupuestos— y sin embargo reclaman que fueron excluidas del diseño de la reforma que deberán implementar.
“Las provincias no fueron consultadas en el proceso de elaboración del proyecto, lo que constituye una vulneración del federalismo sanitario y desconoce el trabajo sostenido de las jurisdicciones en la implementación de políticas públicas en salud mental”.
Por qué las provincias cuestionan la ley de Salud Mental que el Gobierno envió al Senado – Infobae 20 Abr, 2026
Asimismo, las autoridades provinciales en el encuentro plantearon además la urgente necesidad de reactivar el Consejo Federal de Salud Mental y Adicciones (COFESAMA) como ámbito institucional de debate y construcción colectiva de políticas públicas. Es un dato revelador: ese espacio federal de coordinación específica en salud mental lleva tiempo sin convocarse, y el proyecto del PEN no lo menciona ni una vez.
La infraestructura que el propio gobierno reconoce —30 instituciones públicas monovalentes y al menos 139 privadas— no es de su jurisdicción ni tiene injerencia en su presupuesto. De esos 30 establecimientos públicos, solo dos son de dependencia nacional: el Hospital Nacional en Red «Laura Bonaparte» y la Colonia Nacional «Dr. Ramón Carrillo» (ex Montes de Oca). El resto pertenece a las provincias y a CABA. Reformar la ley sin reconstruir primero la mesa federal de diálogo es como cambiar las reglas del truco a los dueños de las cartas.
El ángulo económico: ¿cuánto cuesta cada modelo?
Aquí es donde la discusión técnica se vuelve también presupuestaria.
La evidencia internacional es consistente: la atención comunitaria en salud mental es más costo-efectiva que la internación manicomial. Un dispositivo de atención ambulatoria intensiva —el equivalente comunitario para casos graves—cuesta entre un tercio y la mitad por día que el día de cama en un hospital psiquiátrico en la Argentina. Además, cada día de cama institucional que se evita con un dispositivo comunitario libera recursos que el sistema podría destinar a ampliar cobertura (costo de oportunidad). La diferencia se amplía cuando se consideran las internaciones prolongadas, que el modelo manicomial tiende a generar por su propia lógica institucional.
El modelo comunitario, sin embargo, requiere inversión inicial: hay que construir la red de dispositivos, capacitar equipos, sostener casas de convivencia y centros de día. Es una inversión que el Estado argentino nunca hizo en serio durante los quince años de vigencia de la ley, siendo esa es la verdadera deuda pendiente del sistema.
Lo que el proyecto no resuelve es esa ecuación. Si se amplían los criterios de internación y se rehabilitan los hospitales psiquiátricos sin construir la red comunitaria alternativa, el resultado previsible es más camas ocupadas, más días de internación y mayor presión sobre el gasto hospitalario. En un contexto donde las internaciones ya están creciendo ese riesgo no es hipotético. El círculo vicioso del modelo manicomial tiene una lógica económica perversa: genera su propia demanda.
Lo que el proyecto sí hace bien
No todo es regresión. El proyecto incorpora algunos avances genuinos. El artículo sobre consentimiento informado —que modifica el Código Civil y Comercial— reconoce explícitamente el derecho a rechazar tratamientos en situación terminal y a recibir cuidados paliativos. Es un reconocimiento de la autonomía del paciente que estaba pendiente y que trasciende la salud mental.
También es razonable la exigencia de que las inspecciones en establecimientos de salud mental incluyan un psiquiatra en el equipo. Y la incorporación del artículo 20, que regula qué hacer cuando solo hay un médico disponible al momento de una crisis, atiende una realidad operativa que la ley de 2010 ignoraba.
El problema de fondo
La Ley 26.657 fue una ley adelantada a su tiempo —y a su sistema. Estableció un modelo sin financiar su implementación. Quince años después, los hospitales psiquiátricos siguen funcionando, la red comunitaria es raquítica y los equipos interdisciplinarios en hospitales generales son la excepción, no la regla.
El proyecto del PEN diagnostica, con razón, que el sistema no funciona. Pero su respuesta es volver a un modelo similar al anterior en lugar de construir el que la ley prometía. Y lo hace sin convocar al COFESAMA, sin consultar a las provincias que financian y operan el sistema, y sin un plan de financiamiento que cierre la brecha entre norma y realidad.
La reforma a la Ley de Salud Mental merece un debate serio, con datos, con perspectiva comparada, con federalismo real y con la voz de quienes usan el sistema —tanto los profesionales que trabajan en él como las personas que lo atraviesan.
Vos qué pensás ¿el problema de la salud mental en Argentina es la ley o su falta de implementación?